A hepatite C é uma doença infecciosa causada pelo vírus da hepatite C. A pessoa com hepatite C geralmente não apresenta sintomas. Devido a isso, muitas pessoas desconhecem que estão infectadas pelo vírus da hepatite C.
A infecção pelo vírus da hepatite C é uma das causas mais frequentes de doença crônica do fígado.
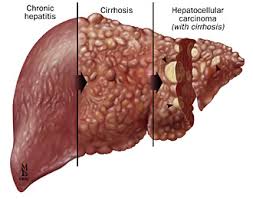
A infecção crônica pode conduzir à formação de cicatrizes no fígado e, finalmente, à cirrose, a qual geralmente é aparente depois de muitos anos. Em alguns casos, as pessoas com cirrose ainda desenvolvem insuficiência hepática e hepatocarcinoma.
O vírus da hepatite C é responsável por 70% das hepatites crônicas, 40% dos casos de cirrose e 60% dos hepatocarcinomas (câncer de fígado). Além disso, a hepatite C é a primeira causa de transplante hepático no mundo.
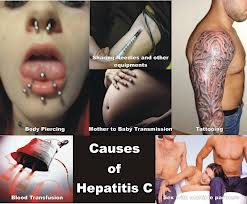
A hepatite C é transmitida principalmente pelo contato com sangue infectado no uso de drogas intravenosas, equipamentos mal esterilizados e transfusões de sangue.
Estima-se que até 200 milhões de pessoas, ou cerca de 3% da população mundial, vivem com hepatite C. Cerca de 3 a 4 milhões de pessoas são infectadas por ano, e mais de 350 mil pessoas morrem anualmente de doenças relacionadas com a hepatite C.
No Brasil, aproximadamente 70.000 casos de hepatite crônica C foram confirmados entre os anos de 1999 e 2010. A taxa média de detecção foi de 4,5 casos por 100 mil habitantes no ano de 2010, sendo as maiores taxas identificadas nas regiões Sul e Sudeste.
A maioria dos casos ocorreu nas faixas etárias superiores a 35 anos de idade (80,7%). Se 3% da população está infectada, significa que quase 6 milhões de brasileiros estão com hepatite C e, dentre esses, apenas alguns milhares têm consciência disso.
O CDC (Centers for Disease Control and Prevention) publicou um relatório em 2012 que mostrou que, desde 2007, a hepatite C ultrapassou a AIDS em número de mortes por ano nos EUA.
Os sinais e sintomas
Tanto na infecção aguda quanto na crônica, a hepatite C pode não apresentar sintomas. Quando ocorrem sintomas, eles são muitas vezes vagos e podem ser facilmente confundidos com uma outra condição.
A infecção aguda
A infecção aguda por hepatite C provoca sintomas algumas semanas após a infecção, durante os primeiros seis meses, em apenas 15% a 25% dos casos.
Os sintomas podem incluir febre, cansaço, perda de apetite, dores musculares ou articulares, perda de peso, dores abdominais e mal estar inespecífico. A maioria das pessoas com infecção aguda não apresenta icterícia (amarelo no “branco dos olhos”).
A infecção se resolve espontaneamente em 10-50% dos casos, mais frequentemente em indivíduos jovens e do sexo feminino.
A infecção crônica
A definição de hepatite C crônica é a presença de anti-HCV reagente por mais de 6 meses com confirmação diagnóstica com HCV-RNA detectável. Explicaremos melhor estes exames em HEPATITE C: Diagnóstico, Evolução e Tratamento – parte II.
Cerca de 85% das pessoas expostas ao vírus desenvolvem a infecção crônica.
Na maioria dos casos, a hepatite C crônica não provoca sintomas até que o fígado esteja danificado de forma significativa.
Os sintomas da hepatite C crônica podem variar muito de caso para caso. Em algumas pessoas, os sintomas podem ser pouco perceptíveis. Em outros casos, eles podem ter um impacto significativo na qualidade de vida.
Os sintomas também podem desaparecer por longos períodos de tempo (remissão) e depois voltar.
Alguns dos sintomas mais comumente relatados de hepatite C incluem: sentir-se cansado o tempo todo (dormir não parece ajudar a melhorar os níveis de energia), dores de cabeça, depressão, problemas com a memória no curto prazo (afeta a capacidade de concentração e de completar tarefas mentais relativamente complexas tais como cálculos aritméticos “de cabeça” – muitas pessoas descrevem esta combinação de sintomas como “tendo uma névoa do cérebro”), mudanças de humor, indigestão, dores musculares e articulares, coceira na pele, sintomas de gripe (como os que ocorrem na fase aguda da infecção), dor abdominal, dor na região do fígado (que está localizado na parte superior direita do abdome).
Complicações da hepatite C crônica
A progressão da hepatite C crônica até a fase de cirrose hepática ocorre usualmente de maneira assintomática em média entre 20 e 30 anos de evolução da doença.
Sem tratamento, aproximadamente 20% dos doentes desenvolvem cirrose e destes, 20 a 30% progridem para o hepatocarcinoma ou para a insuficiência hepática com indicação de transplante.
Estudos mostram que há uma configuração para o desenvolvimento da progressão da doença, considerando a evolução da fibrose, ou seja, há um espectro variável em que cada um terço dos casos se comportará:
- progressores rápidos, que evoluem para cirrose em menos de 20 anos;
- progressores intermediários, que evoluem para cirrose em 20 a 50 anos;
- progressores lentos ou não progressores, que podem levar mais de 50 anos para desenvolver cirrose.
O que influencia a progressão da doença é a progressão da fibrose que a inflação desenvolve no fígado.
Fatores influenciam a progressão da fibrose:
- idade superior a 40 anos no momento da infecção;
- sexo masculino;
- etilismo;
- coinfecção como vírus da hepatite B (HBV) e/ou HIV;
- imunossupressão;
- esteatose hepática;
- resistência à insulina;
- e atividade necroinflamatória na primeira biópsia hepática
A cirrose é mais comum em pessoas também infectadas com hepatite B, esquistossomose, ou HIV, em alcoólatras e aqueles do sexo masculino.
A hepatite C afeta de forma negativa a evolução clínica de outras doenças, como a infecção pelo HIV.
O quadro clínico é complicado pelo álcool e o risco de desenvolver cirrose torna-se de 100 vezes maior.
Cirrose por hepatite C é uma razão comum para transplante de fígado.
Transmissão (o que transmite e o que não transmite)
O vírus da hepatite C está presente no sangue e, em muito menor extensão, na saliva, no esperma e fluido vaginal de uma pessoa infectada. É particularmente concentrada no sangue, de modo que normalmente é transmitida através de contato do sangue com sangue.
A principal via de transmissão no mundo desenvolvido é através de materiais contaminados, principalmente no uso de drogas injetáveis, enquanto nos países em desenvolvimento os principais meios são as transfusões de sangue e procedimentos médicos de risco.
A causa da transmissão permanece desconhecida em 20% dos casos.
Fatores de risco
Transfusão de sangue
A transfusão de hemoderivados ou transplante de órgãos, sem triagem para vírus da hepatite C apresenta riscos significativos de infecção.
Este risco é maior nas pessoas que receberam transfusão de sangue ou transplante de órgãos antes do início da década de 1990, quando ainda não havia testes para detectar a infecção pelo vírus da hepatite C.
Uso de drogas injetáveis
É um importante fator de risco em muitas partes do mundo devido à possibilidade do compartilhamento de agulhas e seringas.
Exposição em profissionais de saúde
Sofrer uma lesão por agulha contaminada dá uma chance de 1,8% de contrair a hepatite C.
O risco é maior se a agulha é oca e o ferimento é profundo. Há um risco de exposição das mucosas ao sangue, mas este risco é reduzido, e não há nenhum risco se a exposição ao sangue ocorre na pele intacta.
Exposição a equipamento perfurante (hospitalar, odontológico)
É um método de transmissão de hepatite C por reutilização de equipamentos sem correta esterilização.
Tatuagem e piercing
Está associado com duas a três vezes maior risco de hepatite C devido à exposição de qualquer equipamento inadequadamente esterilizado ou contaminação dos corantes utilizados.
Itens pessoais compartilhados
Lâminas de barbear e materiais de manicure ou pedicure (tesouras, alicates) podem estar contaminados com o sangue por cortes mínimos e que não tiveram sangramento aparente.
Estes materiais podem transmitir o vírus da hepatite C se não forem corretamente esterilizados, caso não sejam descartáveis.
Escova de dentes não é um material compartilhável, mas, por descuido, pode ser usada por outra pessoa da família.
Relações sexuais inseguras:
Se a hepatite C pode ser transmitida por meio da atividade sexual é controverso.
A maioria das evidências suporta que não há risco para os casais heterossexuais monogâmicos.
As práticas sexuais que envolvem níveis elevados de traumatismo da mucosa anogenital, como, por exemplo, penetração sexual anal, ou quando há infecções sexualmente transmissíveis, incluindo o HIV, ou ulceração genital, apresentam risco.
O governo dos Estados Unidos recomenda o uso de preservativos para prevenir a transmissão da hepatite C apenas em pacientes com múltiplos parceiros.
Transmissão vertical de uma mãe infectada para o filho
A transmissão vertical de uma mãe infectada com hepatite C para o filho ocorre em menos de 10% das gestações. Pode ocorrer tanto durante a gestação quanto no parto.
Amamentação
Não há evidências de que a amamentação transmita o vírus da hepatite C, no entanto, por cautela, a uma mãe infectada é aconselhável evitar a amamentação, se os mamilos estiverem rachados e sangrando, ou se as cargas virais forem elevadas.
Destacamos que materiais de manicure e pedicure também podem estar contaminados com fungos e causar micose de unha.
Cuidado com materiais que podem estar contaminados com sangue, mesmo que não seja visível, e pareçam limpos.
Leve o seu próprio material para fazer as unhas. É mais seguro.
Leia em MICOSE DE UNHA: Sinais e Tipos de Onicomicose.
Hepatite C não é transmitida através do contato casual, como abraços, beijos ou utensílios de cozinha e o uso de vaso sanitário. Também não é transmitida através de alimentos ou água.
Na continuação deste artigo, em HEPATITE C: Diagnóstico, Evolução e Tratamento – parte II, conversaremos sobre o diagnóstico, a prevenção e o tratamento.
Para informações adicionais recomendamos o Grupo Otimismo em www.hepato.com e a ABPH – Associação de Portadores de Hepatite
Referências
- Ministério da Saúde (Brasil), Secretária de Vigilância em Saúde, Departamento de DST, Aids e Hepatites Virais. Protocolo clínico e diretrizes terapêuticas para hepatite viral C e coinfecções. Brasília (DF): Ministério da Saúde; 2018.
- Ministério da Saúde. Inibidores de Protease (Boceprevir e Telaprevir) para o tratamento da Hepatite Crônica C. Brasília, Brasil; julho, 2012.
- Hepatitis C – NHC Choices
- What is Hepatitis C – News Medical
- ABPH – Associação de Portadores de Hepatite
- Hepatite C – Portal São Francisco
- Exame de sangue tende a reduzir uso da biópsia hepática – Agência Fiocruz de Notícias
- Biópsia Hepática – Pró-figado
- Hepatitis C – Wikipedia
- Grupo Otimismo em teste rápido

CRM-PR: 20322